Impingment - Artroscopie
Wat is impingment?

Impingement of inklemmen van het heupgewricht is een aandoening die voornamelijk voorkomt bij jonge actieve personen. Deze aandoening wordt ook nog femoro-acetabulair impingement of FAI genoemd. FAI ontstaat bij sporten waarbij een diepe flexie van de heup nodig is, met andere woorden waarbij het bovenbeen hoog dient te worden opgeheven. Hierdoor ontstaat een conflict tussen de femurhals en het acetabulum. De meest courante sporten waarbij FAI optreedt zijn voetbal, volleybal, ballet, hockey, karten, gevechtssporten, … Er wordt een onderscheid gemaakt tussen een afwijking ter hoogte van het bekken met teveel bot overhang ter hoogte van het bovenste deel van het acetabulum. Dit is het ‘pincer’ type. Er kan zich ook extra bot gevormd hebben op het niveau van de heuphals, dit is het ‘cam’ type. Tenslotte kunnen beide ook gecombineerd voorkomen, ‘mixed’ type. Bij diepe buiging ontstaat een conflict dat aanleiding geeft tot scheuren van het labrum en aantasting van het kraakbeen. Het eindresultaat van deze aandoening is artrose van het heupgewricht. Dit leidt tot liespijn bij bruuske bewegingen of tijdens het sporten. Zelden is er een klik voelbaar in de lies. Er treedt tenslotte een verstijving van het gewricht op en bij pijnopstoten kan men een mankend gangpatroon opmerken. Uw arts zal uw grondig onderzoeken en zorgen voor een reproductie van uw last aan de hand van specifieke bewegingen. Vaak zijn röntgen opnames en een MR onderzoek nodig om de diagnose te bevestigen.
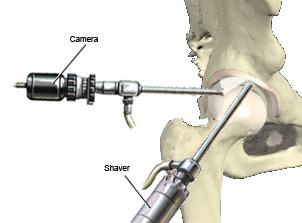
Femoro-Acetabulaire Impingement wordt in eerste instantie conservatief behandeld met ontstekingsremmers (nsaid) en kinesitherapie. Indien de klachten enkel worden uitgelokt bij heel specifieke bewegingen kan het voldoende zijn om deze te vermijden. Bij twijfel zal een volgende stap bestaan uit een intra-articulaire infiltratie, dit wil zeggen een inspuiting in het heupgewricht, met een verdovend product. Bij gunstig resultaat is het aangetoond dat de klachten worden veroorzaakt door een conflict in het heupgewricht en in dat geval zal een (kijk)operatie van de heup aangewezen zijn. Bij deze operatie wordt het overtollige bot weggenomen, het labrum hersteld of worden de losse fragmenten weggenomen indien het niet kan hersteld worden. Indien de kraakbeenbeschadiging te uitgesproken is, hebben bovenstaande operaties geen zin en dient men de artrose behandeling te volgen.
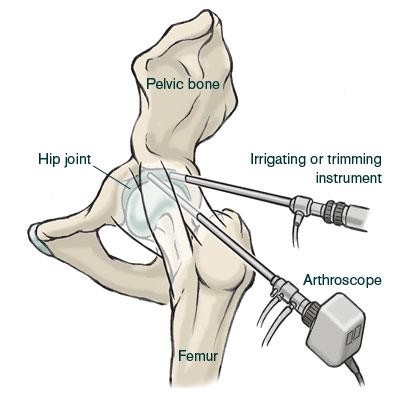
Een heup arthroscopie of een kijk operatie van het heupgewricht is een operatie waarbij via kleine insneden in het bovenbeen een camera en instrumenten in het heupgewricht kunnen worden binnen gebracht. Deze operatie kan gebruikt worden om aandoeningen van het heupgewricht te behandelen waarbij nog geen of slechts in zeer geringe mate sprake is van artrose. De meest voorkomende indicaties zijn femoro-acetabulair impingement, letsels van het labrum, loose bodies (dit wil zeggen losliggende stukjes kraakbeen in het gewricht), snapping hip en irritatie van de iliopsoas pees na een totale heupprothese.
Hoewel deze procedure reeds verschillende jaren bestaat, is er de laatste tien jaar een toename van wetenschappelijk onderzoek naar de verschillende mogelijkheden van deze operatie techniek waardoor deze van toepassing kan worden voor nieuwe indicaties. Aangezien het heupgewricht diep in het lichaam ligt vraagt deze operatie meer tijd en revalidatie dan een kijkoperatie van de knie of het schoudergewricht. Voor deze operatie wordt de patiënt geïnstalleerd op een tractie tafel om zo ruimte te creëren in het heupgewricht zodat het kraakbeen niet beschadigd wordt door de instrumenten. Met röntgen stralen wordt een correctie positie van de instrumenten geverifieerd.
Video: heupartroscopie
Na deze ingreep bestaat de revalidatie in een meerderheid van de gevallen uit het ontlasten van het geopereerde gewricht met krukken gedurende een 2-tal weken. Eens een volledige beweeglijkheid herwonnen is, kan gestart worden met spierversterkende oefeningen. Dit schema kan aangepast worden naargelang Uw specifieke aandoening en behandeling.
Deze content werd geschreven door : Dr. Yves Devlies, Dr. Pieter-Jan De Roo, Dr. Paul Gunst, Dr. Jan Noyez, Dr. Luc Van den Daelen, Dr. Jan Van Oost, Dr. Philip Winnock de Grave