Knieprothese via robotchirurgie en de voordelen voor de revalidatie
Paula kreeg op 6 maanden tijd 2 knieprotheses in AZ Delta, links en rechts. De voorbereiding gebeurde via het multidisciplinaire Joint Care zorgpad. Voor de operatie zelf werd gebruik gemaakt van een robot, de Mako. Door het toepassen van deze robot wordt er voor iedere patiënt een plan op maat gemaakt. Want iedere knie/iedere patiënt is anders, en het is belangrijk dat deze individuele variatie in rekening gebracht wordt. En uiteindelijk wordt dit plan op maat dan ook zeer nauwkeurig uitgevoerd door de hoge accuraatheid van de robot. Door het gebruik van de Mako robot is er ook slechts minimaal weefselschade.
1000ste robot geassisteerde knieprothese geplaatst door Orthopedie Roeselare in AZ Delta
Bij AZ Delta in Roeselare heeft een robot deze week voor de duizendste keer een knieprothese helpen plaatsen. De knierobot is al sinds april 2018 aan de slag.
"Zoals verwacht kunnen de protheses nauwkeuriger geplaatst worden - op maat van elke patiënt - en verloopt de revalidatie van de patiënt sneller", zegt Kristien Beuselinck, woordvoerster van AZ Delta. "Dit is een belangrijke mijlpaal waarmee de dienst orthopedie van AZ Delta binnen België en ook binnen Europa een voortrekker wordt van robot geassisteerde knieprothesechirurgie. De Makorobot werd voor het eerst gebruikt in april 2018 op campus Brugsesteenweg waar de locomotorische diensten gevestigd zijn. AZ Delta deed deze investering om de resultaten bij knieprothesechirurgie voor de patiënt verder te verbeteren." "En die verwachtingen werden ingelost", zegt Dr. Thomas Luyckx: "De robotarm assisteert de chirurg zodat de knieprothese op een heel nauwkeurige manier geplaatst kan worden. Dr. Philip Winnock de Grave vult aan: "We maken hierbij gebruik van een 3D-CT-scan waardoor we de optimale positie van de knieprothese, voor iedere patiënt individueel, beter kunnen bepalen. Bovendien gebeurt dit op een meer uitgebalanceerde manier en wordt er ook rekening gehouden met de weefsels en ligamenten rondom de knie". Dr. Alexander Ryckaert. “De robot stuurt de chirurg tijdens de operatie namelijk bij waardoor er veel minder risico is op schade van de weefsels rond de knie en minder risico op complicaties. Hierdoor verloopt de revalidatie doorgaans sneller dan voorheen".
De chirurgen publiceerden de eerste resultaten al in verschillende internationale medische tijdschriften. Internationaal maar ook binnen België is er meer en meer interesse voor het gebruik van robots. De verwachting is dan ook dat de komende jaren het toepassen van robotchirurgie verder zal toenemen.
Dr. Stijn Muermans, diensthoofd orthopedie: "We kijken ook vooruit en willen binnen AZ Delta robot geassisteerde chirurgie de standaard maken voor totale knieprothese. En het is onze ambitie om dit binnenkort ook voor andere gewrichten te kunnen aanbieden”.
Knieprothese robot-geassisteerd: intelligente robot gebruikt tijdens knieprothese
Door het inschakelen van de robot kan de positie van de prothese individueel aangepast worden aan de specifieke anatomie en biomechanica van de patiënt: een knieprothese op uw maat.
AZ Delta in Roeselare schakelt vanaf april 2018 een hoog-kwalitatieve operatierobot (Mako) in voor gebruik tijdens knieprothese. De Mako helpt de chirurg met het bepalen van de optimale positie van de prothese op maat van iedere individuele patiënt. Na deze berekening helpt de Mako-robot om dit plan uit te voeren door de prothese ook uiterst nauwkeurig in te planten. De robot helpt tijdens de operatie niet alleen met het maken van de beenderige coupes, op basis van artificiële intelligentie bezorgt de Mako-robot de chirurg ook belangrijke bijkomende informatie. Dr. Philip Winnock de Grave vertelt: ‘De Mako robot doet verschillende zaken tijdens de operatie. Ten eerste de chirurg extra informatie verschaffen over de specifieke anatomie en biomechanica van de specifieke patiënt. Op die manier kan vooraf de meest optimale positie van de prothese, bij iedere individuele patiënt bepaald worden.’ Dr. Thomas Luyckx gaat verder: ‘Zodra de optimale positie van de prothese bepaald is helpt de robot dan via een een robot-gestuurde arm om het plan om te zetten in de praktijk door zeer precieze beenderige coupes te maken tot 0.5mm en 0.5° nauwkeurig’. ‘Met deze robot kunnen we nu als chirurg heel nauwkeurig het doel bepalen en ook dit target effectief halen. Je kan de Mako vergelijken met de cockpit van een Airbus waardoor de piloot in staat is om systematisch te landen op een landingsbaan van slechts 5 meter breed’ aldus Dr. Philip Winnock de Grave. ‘Een ander voordeel van de robot is dat tijdens het zagen de weefsels maximaal gespaard worden. Zodra het zaagblad uit het bot komt stopt de zaagmotor; dit wordt haptische feedback genoemd. Op deze manier wordt het chirurgisch trauma verder verlaagd wat een vlotte en snelle revalidatie bewerktstelligt. Het risico op complicaties wordt hierdoor zo klein mogelijk gehouden’ zegt Dr. Thomas Luyckx.
Demonstratievideo over knieprothese met de robot door Dr. Philip Winnock de Grave en Dr. Thomas Luyckx
Robots worden al langer gebruikt in de operatiezaal, maar nu worden voor de eerste maal in ons land ook intelligente robots ingezet voor de plaatsing van knie-protheses. ‘Door een kwaliteitsvolle en multidisciplinaire aanpak is de dienst Orthopedie in Roeselare een toonaangevende dienst. Alle subspecialiteiten binnen de orthopedie kunnen binnen de dienst aangeboden worden. De introductie van deze intelligente robot in de operatiezaal is een heel bewuste keuze van ons ziekenhuis. De robot wordt ingezet op de Campus Brugsesteenweg. Dit is onze gespecialiseerde, niche-campus waar al onze locomotorische disciplines gevestigd zijn en op een sterke verweven manier samenwerken.’ vertelt Johan Hellings, directeur van het ziekenhuis. Deze robot-chirurgie zal aangeboden worden op de Campus Brugsesteenweg van AZ Delta in Roeselare door alle knie-specialisten.
Animatievideo over de techniek van robotchirurgie bij knieprothese
Knieprothese
De knieprothese is de ultieme behandeling van artrose. Bij sterke slijtage van de knie en onvoldoende verbetering van de klachten met pijnmedicatie is een knieprothese een zeer goede behandeling. De lange termijn resultaten met de huidige implantaten (knieprothese) tonen een overleving van 95% op 10 jaar en 85% op 20 jaar. De meeste patiënten kunnen dan ook met hun knieprothese verder voor de rest van hun leven. Er zijn verschillende types knieprotheses de totale knieprothese, de unicondylaire knieprothese (of halve knieprothese) en de patellofemorale knieprothese (of knieschijf prothese). De volledige of totale knieprothese is de meest frequent geplaatste knieprothese. Deze wordt gebruikt als de volledige knie versleten is. Tijdens de ingreep wordt het beschadigde kraakbeen verwijderd en vervangen door een nieuwe metalen bekleding van een 9-tal mm dik. Deze knieprothese wordt met een soort botlijm of cement op het dijbeen en scheenbeen wordt vastgezet. Tussen de 2 metalen componenten komt een kunststof component uit zeer harde en slijtvaste polyethyleen waarover de knie soepel kan plooien en strekken. Dit alles gebeurt via een spiersparende techniek waardoor de revalidatie na de knieprothese-operatie sneller verloopt. Door het plaatsen van de knieprothese verwijnt de activiteitsgebonden pijn en verbetert de mobiliteit van de knie. Na de revalidatie moet de knie vlot kunnen plooien. Ook het volledig strekken van de knie is heel belangrijk. Met een knieprothese mag of moet men actief zijn: wandelen, fietsen, zwemmen, fitness zijn allemaal geen probleem. Contactsporten zijn echter niet aangeraden. Na de operatie blijft de patient meestal 4-5 dagen in het ziekenhuis met nadien een 6-tal weken revalidatie met kinesitherapie.
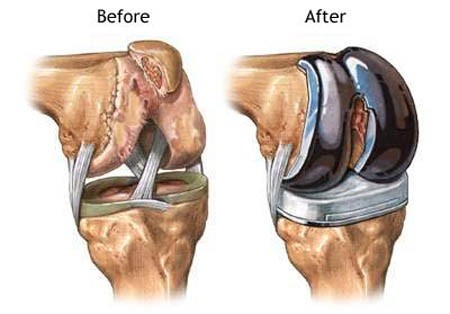
De halve knieprothese of de unicondylaire knieprothese wordt geplaatst als er slechts een deel van de knie versleten is (binnen- of buitenzijde). Niet iedereen komt hiervoor dus in aanmerking. Het grote voordeel van dit type knieprothese is dat een groot deel van de eigen knie, inclusief de kruisbanden, kan behouden worden. Dit betekent voor de patiënten dan ook een snellere revalidatie en een knie die stabieler en meer natuurlijk aanvoelt. Ook op lange termijn heeft de halve knieprothese ondertussen bewezen van minstens even lang mee te gaan als de totale knieprothese. Ook voor mensen op oudere leeftijd is een halve knieprothese soms een betere optie dan een volledige knieprothese.


De patellofemorale prothese of de knieschijfprothese is een soort halve knieprothese voor mensen met enkel slijtage aan de knieschijf. De voordelen zijn dezelfde als voor de halve knieprothese: een groot deel van de eigen knie, inclusief de kruisbanden, kan behouden worden.
Er zijn nog een aantal nieuwe ontwikkelingen in de maak waarin Orthopedie Roeselare een voortrekkende rol speelt. We zijn betrokken in de ontwikkeling van een nieuwe chirurgische techniek waarbij een totale knieprothese, in tegenstelling tot de huidige technieken, volgens de anatomie van de patient geplaatst wordt: Kinematic Alignment (KA) en -nog recenter- inverse Kinematic Alignment (iKA), allen robot geassisteerd. De eerste resultaten zijn veelbelovend en tonen een sneller herstel en betere functie van de knie. Een aantal van deze technieken zit nog in de onderzoeksfase maar een aantal zijn ook al in gebruik. Spreek er over met uw arts indien u vragen hebt.
Video: Joint Care Zorgpad
Video: uitleg knieprothese
Video: techniek knieprothese
Revisie knieprothese
Een revisie knieprothese is een operatie waarbij een eerder geplaatste knieprothese die versleten is, niet goed werkt of los geraakt is, terug vervangen wordt. Voor er beslist wordt tot een revisie operatie is het steeds belangrijk om de oorzaak van het probleem grondig te onderzoeken. Hiervoor zal de arts in de knie prikken om het vocht te onderzoeken en een aantal bijkomende beeldvorming uitvoeren. Een revisie ingreep is echt maatwerk waarbij de specifieke problemen worden aangepakt. En dit kan voor iedere patiënt anders zijn. De eerder geplaatste delen worden afhankelijk van het probleem geheel of gedeeltelijk verwijderd en vervangen door nieuwe. De revisie prothese is meestal voorzien van stelen voor een betere verankering in het bot. Een revisie operatie is een zwaardere operatie dan een eerste knieprothese en vraagt doorgaans ook een langere revalidatie.
Brochure knieprothese, zie onder of via deze link
Een knieprothese
Wat is een knieprothese?
Om te begrijpen wat een totale knieprothese is, moet u eerst weten hoe een normaal kniegewricht eruitziet. Dit gewricht is samengesteld uit drie delen die bekleed zijn met kraakbeen.
• Het bovenste deel (de onderkant van het dijbeen) bestaat uit twee bolvormige koppen; die op het scheenbeen rusten
• Het onderste deel bestaat uit het vrijwel vlakke oppervlak van het scheenbeen
• De knieschijf is ingebed in de grote dijbeenspier en vormt ook een gewricht met het dijbeen (zie fig. 1).
Die drie delen zijn bedekt met het kraakbeen dat dienst doet als glijlaag en er voor zorgt dat de knie soepel kan bewegen. Daarnaast zijn er nog de meniscussen die dienst doen als schokdempers en de gewrichtsbanden en kruisbanden die zorgen voor de stabiliteit.
Waarom een knieprothese?
Een knieprothese is de definitieve behandeling van kniearthrose (zie fig. 2). Knieartrose betekent het wegslijten van de gladde kraakbeenlaag in het gewricht. Hierdoor kunnen de gewrichtsoppervlakken niet meer soepel over elkaar glijden, en wordt het bewegen namelijk steeds moeilijker en pijnlijker. Een volledige knieprothese is een kunstgewricht dat het beschadigde kraakbeen van het kniegewricht vervangt. Omdat het kniegewricht uit drie verschillende onderdelen bestaat, heeft een knieprothese meestal ook drie aparte onderdelen: een component voor het bovenbeen, een component voor het onderbeen en een component voor de knieschijf (zie fig. 3). In principe is er geen leeftijdsgrens en komen zowel jongere als oudere patiënten in aanmerking. De moderne protheses gaan gemiddeld vijftien tot twintig jaar mee. Als de prothese na die periode slijtage vertoont of begint los te komen, kan ze worden vervangen. Vroeger werd gezegd dat slechts 1 vervanging mogelijk was. Met de technieken van de dag van vandaag is het zo dat meerdere vervangingen mogelijk zijn. U mag verwachten dat door een knieprothese een groot deel - zo niet al - uw artrosepijn, verdwenen is, of toch veel minder is geworden. De beweeglijkheid van het gewricht blijft ongeveer dezelfde als voor de operatie. Hoe soepel de knie wordt na de operatie, wordt sterk bepaald door hoeveel en hoe goed u oefent achteraf. Zodra u na het plaatsen van uw prothese genezen bent, kunt u opnieuw wandelen, mag u fietsen en zwemmen. Wanneer u bovendien goed geoefend hebt, mag u na verloop van tijd ook in beperkte mate wat sporten zoals bijvoorbeeld tennis spelen en golfen. Langdurige schokbelastingen zoals lopen, springen of bewegingen die met extreme buiging van de knie gepaard gaan, moeten worden vermeden.
Wanneer er slechts slijtage is in één onderdeel van uw knie, kan de chirurg beslissen slechts dat onderdeel door een prothese te vervangen. Daarom wordt deze soms een ‘halve knieprothese’ genoemd. Deze prothese bestaat ook uit componenten voor zowel onder- als bovenbeen, met een hoogwaardig polyethyleen component ertussen.
2 De voorbereiding
Voor de ingreep wordt u grondig nagezien op alle vlakken zodat de ingreep in de beste omstandigheden kan verlopen. Bovendien zijn er nog een aantal andere zaken zoals kinesitherapie, thuisverzorging en eventueel een revalidatiecentrum die best op voorhand geregeld worden.
Gezamenlijke informatiebijeenkomst
Er worden informatienamiddagen gehouden op campus Brugsesteenweg en campus Menen voor patiënten die een knieprothese krijgen. U krijgt dan informatie van een orthopedist, een anesthesist, een verpleegkundige, een kinesitherapeut en een maatschappelijk werker. Voor het goed verloop van uw opname is het noodzakelijk dat u zo goed mogelijk bent geïnformeerd. Wij nodigen u dan ook van harte uit voor deze bijeenkomst. Op het secretariaat van orthopedie krijgt u hiervoor de specifieke data en uren mee. De dag zelf volgt u de bewegwijzering Joint Care vanaf de hoofdingang van het ziekenhuis.
Individuele voorbereiding
Tijdens deze sessie, ongeveer 1 week voor de operatie, ontmoet u individueel een anesthesist, een apotheker, de revalidatiearts en een verpleegkundige. Uw patiëntenboekje dat door de huisarts is ingevuld en eventuele bijkomende onderzoeken brengt u dan ook mee. Dit wordt gecontroleerd door de anesthesist zodat u zeker klaar bent voor de operatie. Ook uw thuismedicatie wordt door de apotheker nauwkeurig nagezien. Op die manier is iedereen goed voorbereid op uw komst. U krijgt ook praktische informatie door eenkinesitherapeut en ergotherapeut van het ziekenhuis. Omdat het de bedoeling is dat u na de operatie weer direct op de been bent, is het belangrijk dat u bijvoorbeeld het lopen met krukken, het in en uit het bed stappen, het traplopen al voor de opname hebt geoefend. Dit wordt u dus de week voor de operatie aangeleerd. Het is de bedoeling dat u de krukken die u tijdens de opname zal gebruiken, al meebrengt. De kinesitherapeut of ergotherapeut controleert ze en stelt ze af op uw maat. Deze krukken kunt u bekomen bij uw ziekenfonds.
Coach
Het is de bedoeling dat tijdens de opname een coach u bijstaat bij uw therapie en andere activiteiten. Hiervoor kunt u uw partner of iemand anders uit uw omgeving vragen. Deze persoon is dan goed op de hoogte van uw situatie wanneer u na uw ontslag uit het ziekenhuis weer thuis bent.
Thuiszorg
U brengt best uw thuiskinesitherapeut op de hoogte van de ingreep zodat hij u kan begeleiden als u terug thuis komt na de operatie/ knieprothese. U kunt ook al een afspraak maken met de thuisverpleegkundige voor de wondzorg en de postoperatieve medicatie.
Belangrijk
Breng uw specialist op de hoogte als u bloedverdunnende geneesmiddelen gebruikt. Hij of de huisarts zal u zeggen wanneer u deze moet stoppen voor de operatie. Als de huisarts het nodig acht, stuurt hij u voor de operatie nog door naar een specialist voor een bijkomend onderzoek.
Belangrijk
Uw opname
Tijdens de infosessie laten we u weten wanneer en hoe laat u in het ziekenhuis wordt verwacht voor de opname. U wordt opgenomen op de Joint Care-afdeling X1 die speciaal is ingericht voor patiënten die een knie- of heupprothese krijgen. Meld u eerst aan bij de onthaalbalie van het ziekenhuis.Hou uw identiteitskaart bij de hand. Wanneer u ingeschreven bent, krijgt u een kamer toegewezen.
Belangrijk
Wat brengt u mee?
U neemt naast de gebruikelijke zaken als nachtgoed en toiletartikelen ook mee:
• medicijnen die u thuis reeds gebruikte
• gemakkelijke kledij die u toelaat uw bovenbeen vrij te maken.
• uw identiteitskaart
• gemakkelijke schoenen die u overdag draagt.
Ze moeten vast aan de voet zitten en een brede hak hebben, dus geen slippers. Vast gesloten schoenen zijn noodzakelijk.
• twee krukken: die kunt u o.a. huren bij uw ziekenfonds en het Vlaamse Kruis.
Wat brengt u beter niet mee?
Geld en waardevolle voorwerpen
Breng uw huisarts op de hoogte van de geplande ingreep/knieprothese. Neem de voorgeschreven medicatie verder in zoals afgesproken op de raadpleging.
Zorg ervoor dat u nuchter bent voor de ingreep. Dat wil zeggen dat u in de nacht voor de operatie vanaf middernacht niet meer mag eten of drinken (ook geen water).
Neem de ochtend voor de operatie thuis nog een bad of douche, zodat de ingreep in de meest hygiënische omstandigheden kan plaatsvinden. Zorg ervoor dat u zich op het afgesproken uur in het ziekenhuis aanmeldt.
Belangrijk
U mag normaal eten of uw dieet volgen tot de dag voor de ingreep. Wanneer de operatie ‘s morgens plaatsvindt, mag u vanaf middernacht niet meer eten en drinken.
Voor infectiepreventie is het van belang dat u zich grondig wast voor uw opname.
4 De operatie
U krijgt een operatiehemd aan en een verpleegkundige brengt u in uw bed van de afdeling naar de voorbereidingsruimte van het operatiekwartier. In de operatiekamer wordt een infuus ingebracht. Daarna zal de anesthesist met de verdoving starten. Mocht u hierover vragen hebben, dan kunt u deze aan de anesthesist stellen, de week voor de operatie op de preoperatieve screeningsessie of ook nog net voor de operatie.
In de voorbereidingsruimte is het kouder dan op de afdeling. Als u dit wenst, kunt u een extra deken vragen.
De verdoving
De verdoving kan volledig zijn of er wordt voor gekozen om enkel de onderste ledematen te verdoven via een ruggenprik. Dit wordt op het voorhand besproken met de anesthesist.
De operatie
De operatie zelf duurt gemiddeld één tot twee uur. Over het verloop van de operatie zelf krijgt u meer info op de infosessie. Nadien is uw knie ingepakt in een dik verband. Na de operatie wordt u naar de ontwaakzaal gebracht, ook wel recovery of PAZA genoemd. Daar staat u enkele uren onder toezicht van een anesthesist en een verpleegkundige. Uw bloeddruk, pols, temperatuur en pijn worden systematisch gevolgd. De bloedcirculatie en de beweeglijkheid van uw been worden gecontroleerd. Het is dan ook belangrijk om een gevoel van doofheid en/of pijn in been of voet aan de verpleegkundige te melden.
Knieprothese, informatiebrochure
Knieprothese, informatiebrochure
Wanneer uw bloeddruk en hartslag stabiel zijn, gaat u terug naar de verpleegafdeling.
Vaak zal het na de operatie minstens 4 tot 5 uur duren tot u terug naar de verpleegafdeling wordt gebracht. U kan uw eventueel bezoek best verwittigen dat u pas in de late namiddag of in de vooravond terug op uw kamer zal zijn. Na de operatie wordt een groot druk- en absorberend verband aangebracht. Als u terug op uw kamer bent zullen de verpleegkundigen van de afdeling de zorg overnemen. Enkele uren na de operatie mag u water beginnen drinken. Eventueel krijgt u ’s avonds al een lichte maaltijd. Het infuus blijft nog tot de volgende dag in uw arm om vocht,antibiotica en pijnmedicatie toe te dienen.
Medicatie
Om het risico op infectie zo klein mogelijk te houden, krijgt u tijdens de operatie antibiotica toegediend. Verder schrijft uw arts u bloedverdunnende medicatie voor om trombose (= klontering van het bloed) te voorkomen. Deze bloedverdunnende medicatie krijgt u elke dag tot ongeveer 3 weken na de operatie.
Complicaties
We doen er alles aan om complicaties te vermijden en in de meeste gevallen verloopt een operatie zonder problemen. Toch is het van belang dat u weet welke complicaties kunnen voorkomen.
Infecties
Om infecties worden preventief in het operatiekwartier veel maatregelen genomen. U krijgt ook een korte kuur antibiotica.
Trombose, eventueel longembolie
Hiervoor krijgt u preventief antistollingsmiddelen die volgens voorschrift moeten worden toegediend. Veel kuitpompoefeningen doen is ook belangrijk. De kinesist zal u dit aanleren.
Zenuwletsel
Beperkte beweeglijkheid
Het is van groot belang binnen de eerste tien dagen de knie meer dan 90° te plooien.
Belangrijk
Doorgaans treden complicaties heel beperkt op. Ze betekenen vaak slechts een vertraging in de revalidatie. Het is wel belangrijk uw chirurg tijdig te verwittigen als één van de volgende alarmtekens zich zouden voordoen:
• als de pijn in het operatiegebied toeneemt in combinatie met vochtafscheiding, roodheid of koorts als de knie steeds moeilijker beweegt en pijnlijker wordt bij het oefenen als u kortademig bent en/of pijn hebt in de borststreek bij het ademen bij zwelling van het been met pijn, stramheid van de tenen en klamheid.
Uw verblijf op de afdeling
Dag 1
De eerste dag wordt u begeleid bij de eerste stappen met een looprekje. Hierbij mag u uw geopereerde knie volledig belasten. Uw kinesitherapeut en uw ergotherapeut helpen u in een comfortabele zetel, die u in relaxstand kunt zetten.
Dag 2
Vanaf nu gaat u ’s ochtends en ’s namiddags in gewone kledij naar de therapie op de afdeling. De therapie gebeurt gezamenlijk met de mensen die op diezelfde dag geopereerd zijn. Indien u individueel wenst te oefenen kan dit ook. De oefeningen krijgt u in een oefenruimte onder de leiding van een ervaren kinesitherapeut en ergotherapeut.
Dag 3
Vanaf de derde dag stapt u met de krukken al een trap op en af! Dagelijks is uw ergotherapeut aanwezig tijdens de oefensessies. Hij of zij leert u de beste methode om op een veilige manier zelfstandig uw dagelijkse activiteiten te hernemen. Vanaf de 3de dag na de operatie kan u naar huis.
Bezoekuren
Probeer uw bezoek te beperken. U zult een rustpauze nog best kunnen gebruiken. De oefeningen vinden twee maal per dag plaats. Het is vanzelfsprekend dat uw partner of coach op ieder moment van de dag kan langskomen. Zodra uw medische behandeling is afgelopen, mag u terug naar huis. De gemiddelde verblijfsduur in het ziekenhuis is meestal een 4-tal dagen maar is uiteraard afhankelijk van de genezing van uw wonde, algemeen herstel en revalidatie.
De volgende zaken krijgt u mee naar huis:
• Een ontslagbrief voor uw huisarts. U raadpleegt uw huisarts de dag na de ingreep. In de meegegeven brief staan de instructies die u na de ingreep verder nauwgezet dient te volgen wat betreft pijnstilling, wondzorg, inname van antibiotica en flebitispreventie. Uw huisarts geeft u hierbij de nodige informatie en voorschriften.
• De datum voor een controleafspraak bij uw chirurg. • De nodige pijnmedicatie.
• Een brief met uw revalidatieprogramma en een voorschrift voor uw kinesitherapeut.
De huisarts houdt het gebruik van de bloedverdunnende middelen onder controle wanneer u terug thuis bent. Thuis krijgt u verdere kinesitherapeutische begeleiding tot zes weken na uw ontslag uit het ziekenhuis. Als u dit wenst, kunt u ook dagelijks naar de dienst revalidatie in ons ziekenhuis komen (zie fig. 5). Uw thuisverpleegkundige komt aan huis gedurende deze periode van verdere opvolging. Ongeveer drie weken na de operatie worden de hechtingen (lusjes) afgeknipt door uw huisarts of uw thuisverpleegkundige. Het is mogelijk dat het wondgebied rood ziet en warm aanvoelt. Hierover hoeft u zich niet ongerust te maken. Voor de controle komt u zes weken na de operatie op afspraak bij uw orthopedisch chirurg. Deze afspraak wordt bij uw ontslag geregeld.
Nuttige tips
Rust regelmatig. Zeker de eerste week na de operatie is dit van groot belang Beweeg veelvuldig met uw voeten en tenen. Zorg ervoor dat het geopereerde been zoveel mogelijk hoger ligt dan de rest van het lichaam; u kunt daarvoor onder andere het voeteneinde van uw bed verhogen. Op deze manier voorkomt u zwelling. Als de knie meer gaat zwellen tijdens de revalidatie of tijdens dagelijkse activiteiten, dan is dat een teken dat u de knie te fel belast. U doet het dan beter iets rustiger aan. U kunt het best rusten, het been hoger leggen, ijszakken op de knie leggen en eventueel ook pijnmedicatie nemen.
Douchen mag, maar niet te lang om verweking van de wonde te voorkomen. Na het douchen de wonde droogdeppen.
Neem contact op met een thuisverpleegkundige voor de wondzorg en eventueel spuitjes om een trombose te voorkomen
Knieprothese, informatiebrochure
Knieprothese, informatiebrochure
Symptomen van mogelijke complicaties
Bel uw huisarts, het secretariaat orthopedie (t 051 23 64 06) of na de werkuren, weekend of feestdagen de dienst spoedgevallen (t 051 23 75 27) als 1 van de onderstaande symptomen zich voordoen:
• koorts van 38,5° C of hoger
-
abnormale roodheid, warmte of vochtafscheiding van de wonde
-
heel veel pijn in de knie die niet wordt verlicht door pijnstillers
-
pijn aan of zwelling van de kuit
-
tintelingen of moeilijk kunnen bewegen van voet en tenen
-
verminderde eetlust of algemeen onwelzijn
Indien u de chirurg tijdig verwittigt, kan hij snel de gepaste maatregelen nemen om deze verwikkelingen te behandelen.
Pijnbestrijding
U krijgt een schema mee van de pijnmedicatie die u kunt nemen. Voor de eerste dagen geeft men u pijnmedicatie mee naar huis en u krijgt ook een voorschrift. Het is belangrijk dat u de pijnmedicatie de eerste dagen regelmatig inneemt. De medicijnen werken niet alleen pijnstillend maar ze zijn ook goed om de zwelling te doen verminderen.
7 Thuis oefenen
Zodra u weer thuis bent wordt de revalidatie voortgezet onder begeleiding van uw kinesitherapeut. Alle informatie hierover vindt u verder in deze brochure terug. De beweeglijkheid zal stap voor stap worden opgedreven en het gebruik van krukken wordt afgebouwd. U kunt opnieuw fietsen zodra de knie opnieuw voldoende kan buigen. Sport en andere hobby’s zijn mogelijk op voorwaarde dat de knie niet te veel wordt belast. Bespreek dit altijd met uw kinesitherapeut, uw huisarts of uw chirurg. Hoe meer u thuis oefent, hoe sneller u vooruitgang boekt in beweeglijkheid en kracht. Het oefenprogramma zal geleidelijk aan worden uitgebreid door uw thuiskinesitherapeut. Deze vertelt u hierover meer wanneer u weer thuis bent.
Oefenschema
Dit schema is bedoeld als ruggensteuntje bij het onthouden van de oefeningen die de kinesitherapeut met u heeft doorgenom Er zijn oefeningen die voornamelijk bedoeld zijn voor de eerste dagen na de operatie en oefeningen voor wat later. Het is niet de bedoeling dat u op eigen initiatief met nieuwe oefeningen begint, tenzij na overleg met uw kinesitherapeut. De eerste buig- en strekoefeningen na de operatie worden u op diverse manieren aangeleerd. Het kan gebeuren dat u wat moeite ondervindt om uw voorste dijbeenspier aan te spannen. Daarom krijgt u ook iedere dag oefeningen om de spieren te stimuleren.
Knieprothese, informatiebrochure
Knieprothese, informatiebrochure
• Over het algemeen geldt dat u de eerste dagen bijna ieder uur oefent en dat dit in een latere fase afgebouwd wordt naar twee tot drie maal per dag. Bij het
oefenen mag u enige rek voelen en mag er gerust wat vermoeidheid optreden. Overdrijf echter nooit.
• Aanvankelijk is het belangrijk dat u weer kan stappen met een hulpmiddel (krukken). Overdrijf niet! Bij hevige pijn en/of zwelling dient u wat rust te nemen. Desnoods doet u het een dag wat kalmer aan.
• Het is eveneens belangrijk dat u op de dag van de operatie en de dag erna regelmatig en rustig diep in- en uitademt. Zo stimuleert u uw ademhaling tijdens de periode waarin u vooral ligt of zit.
Belangrijk
• Twee weken na de operatie/ knieprothese zou u uw knie 90° moeten kunnen plooien (zie fig. 6). Indien dit niet zo is, gelieve dan contact op te nemen met uw arts.
• Iedere oefening mag vijf tot tien maal worden herhaald, binnen de pijngrens. Oefeningen die te lastig of pijnlijk zijn laat u beter weg
Leven met een knieprothese
Het leven met een knieprothese is – zeker in het begin – een verandering voor uzelf en uw omgeving. Het laat u toe om weer deel te nemen aan uw normale dagelijkse activiteiten en contacten.
Hier geven we u tips die een leidraad kunnen zijn voor een verdere goede revalidatie.
Algemene richtlijnen
Het uiteindelijke doel na een operatie van een totale knieprothese is dat de pijn verdwijnt en dat u uw normale beweeglijkheid en kracht terugkrijgt. Daarom probeert u zo vlug mogelijk weer de normale dagelijkse activiteiten te hervatten o.m. stappen, in en uit het bed, toilet, .. Het is verstandig om eventuele pijn te zien als een maat voor de druk die u op de knie zet. Als de knie pijnlijk, dik of warm wordt, kan dit een teken zijn dat u teveel heeft gedaan. Probeer zowel de belasting, als uw bezigheden (hoe vaak u stapt, welke afstand) hierop aan te passen. Als uw knie of been dik of warm is, neem dan rust. Leg uw been hoog. Het is aan te raden om uw knie enkele keren per dag af te koelen met een ijszak. Dit bevordert de ontzwelling en vermindert de pijn. Deze ijszakbehandeling wordt tijdens uw opname consequent opgevolgd, maar dient thuis uiteraard te worden voortgezet gedurende de eerste 6 weken.
Stappen
Na de operatie mag u de nieuwe knie onmiddellijk volledig belasten. In de beginfase is dit soms moeilijk vanwege de wondpijn. Daarom stapt u in deze beginfase met krukken.
U zorgt ervoor dat u het risico om te vallen vermijdt;
• zorg voor voldoende ruimte om te stappen
• verwijder losliggende zaken (bv. elektriciteitssnoeren en tapijten)
• gebruik een antislipmat in de douche
• Gemiddeld genomen zult u zo’n vier tot zes weken met krukken stappen. Afhankelijk van de pijn en de zwelling van uw knie, kan deze termijn herzien worden door uw kinesist.
• De eerste drie weken stapt u met twee krukken. Beide krukken gelijktijdig vooruit, dan het geopereerde been tussen de krukken en vervolgens het goede been voor de krukken.
• Vanaf de vierde week gebruikt u nog één kruk aan de niet-geopereerde zijde. Dan plaatst u de kruk en het geopereerde been samen vooruit.
-
Zorg er bij het stappen steeds voor dat u zich rechtop houdt en voor u kijkt. Wanneer u draait, til dan steeds uw voeten op en draai niet op de zijde van het geopereerde been.
-
Probeer uw loopafstand geleidelijk te vergroten.
-
Een correcte hoogte van de krukken is van belang. Deze zijn goed afgesteld als u kunt steunen met de handen op de handgrepen en met de ellebogen bijna gestrekt. Het is ook belangrijk om onder de krukken doppen te plaatsen met een voldoende profiel, zodat u niet uitglijdt.
Trappen
Neem de trap trede per trede. Beide voeten staan naast elkaar op dezelfde trede voor u aan een volgende trede begint. Met één hand neemt u de leuning vast, in de andere hand houdt u de beide krukken.Naar boven
Steun stevig op beide handen (kruk en leuning) en zet de voet van het niet-geopereerde been op de eerste trede. Vervolgens plaatst u de kruk en de voet van het geopereerde been erbij.
Naar beneden
Plaats eerst de kruk één trede lager. Zet dan de voet van de geopereerde zijde op de trede waar de kruk staat. Vervolgens zet u de tweede voet naast de eerste.
Bed
Het is belangrijk dat uw bed voldoende hoog is. Als het te laag is, kan dit moeilijkheden opleveren bij rechtkomen uit het bed. Ideaal is als de bovenrand van de matras
tot boven de knieholte komt. Als het bed te laag is,
kunt u dit tijdelijk oplossen met blokken onder de poten van het bed te plaatsen, een dubbele matras te leggen
of een ziekenhuisbed in huis te halen (deze en andere hulpmiddelen kunt u halen bij uw ziekenfonds). Ook
een te zachte matras is af te raden. Dit zal problemen opleveren bij het in en uit bed stappen.
In bed
Ga op de rand van het bed zitten net onder het hoofdkussen. Bij het zitten plaatst u het geopereerde been een klein stapje voorwaarts om bij het zitten overmatig plooien van de knie te vermijden. Duw uzelf met beide handen op om verder achteruit te zitten tot de knieën ondersteund zijn. Draai vervolgens beide benen en het bekken in één keer het bed in.
Uit bed
Ga overeind zitten en steun op beide handen. Draai bekken en benen samen naar de rand van het bed. Schuif verder naar voor tot u met beide voeten kunt steunen op de grond. Plaats dan opnieuw het geopereerde been een stapje voorwaarts en duw u af met beide handen.
Mogelijke hulpmiddelen bij het in- en uitstappen: • Haak de voeten in elkaar, waarbij de voet van de gezonde zijde onder de voet van de geopereerde zijde gaat
• Maak gebruik van een sling (bv. grote handdoek), breng deze onder de voet van de geopereerde zijde en til met beide handen het been in bed
Slaaphouding
Op de rug slapen vormt geen enkel probleem. Wel is het belangrijk dat uw knie helemaal gestrekt kan worden. Lig daarom niet met een dik kussen onder de knie (zie fig. 13). Wanneer u op de goede zijkant slaapt, legt u beter een kussen tussen de knieën, dit maakt het voor u comfortabeler.
Stoel en zetel
Gaan zitten
Vermijd het zitten in een te diepe zetel of te lage stoel. Desnoods legt u nog een kussen op de zitting. Als u wilt gaan zitten, stap dan achterwaarts naar de stoel of zetel tot u deze met de achterkant van de benen voelt. Zet, voor u gaat zitten, beide krukken weg of neem beide krukken in één hand vast. Steun dan met beide of één hand op de leuning. Plaats het geopereerde been een stap naar voor om overmatig plooien in de knie te voorkomen. Ga dan langzaam zitten.
Opstaan
Verplaats u naar de rand van de zitting. Zorg ervoor dat u uw geopereerde been iets naar voor zet tijdens het opstaan. Duw u af op de leuning (zie fig. 14 en 15). Probeer nooit op te staan door u op te drukken op beide krukken: dit is onstabiel waardoor u kunt vallen.
Wassen
Tijdens de eerste weken kunt u een douche nemen, maar enkel met een waterdichtverband. Het is ook niet de bedoeling om te lang te douchen gezien de huid begint te zweten en het verband kan loskomen. In en voor de douche, kunt u een antislipmat gebruiken. Ook een steunstang aan de muur installeren kan helpen mocht u het evenwicht verliezen. Een plastieken krukje in de douchecel plaatsen, helpt om niet lang te moeten staan. Er bestaan ook zitjes, klapstoeltjes die aan de wand worden vastgemaakt. U neemt best geen bad in de eerste zes weken door de moeilijke verplaatsing in/uit het bad en om de wonde te beschermen. In bad kunt u ook gebruik maken van een badzit, zowel plooibaar als hangend.
Toilet
Als het toilet te laag is en u problemen ondervindt bij het neerzitten of het opstaan van het toilet, kan een toiletverhoger hierbij een grote hulp zijn. Een steunstang aan de muur installeren helpt bij het opstaan. Deze en andere hulpmiddelen vindt u bij uw ziekenfonds.
Aan- en uitkleden
De eerste weken zult u mogelijk wat problemen ondervinden bij het aan- en uittrekken van kledij zoals onderbroek, broek, rok, kousen, schoenen. Probeer dit al zittend en plaats eventueel de voet op een stoel voor u (zie fig. 17). Vermijd om te hurken in het begin. Voorts zijn er ook een aantal hulpmiddelen die het werk kunnen verlichten. U kunt bijvoorbeeld gebruik maken van een kousenaantrekker, een sliplift of een lange schoenlepel. Draag steeds stevige schoenen, dus schoenen met een hielstuk of een riempje om uw hiel goed op zijn plaats te houden. Pantoffels draagt u de eerste weken beter niet om vallen te vermijden.
Huishouden
Zolang u met krukken stapt, doet u best nog geen grote taken in het huishouden. Zodra u geen krukken meer hoeft te gebruiken, kunt u voorzichtig starten, zonder u hierbij te forceren. Tijdens de eerste weken is het behoorlijk lastig om lang te staan (bv. bij strijken, afwassen of groenten snijden). Ga hiervoor zitten en kies een hoge en stabiele kruk. Veel optillen moet je in de eerste weken vermijden, zeker zolang u nog met krukken stapt (bijv. heffen van emmer, wasmand). Om een voorwerp op te rapen of een werkje uit te voeren dicht bij de grond, mag u de eerste weken niet hurken . U gaat het best als volgt tewerk: neem met de hand van de geopereerde zijde een vaste steun vast (bv. stoel, tafel) en breng uw lichaamsgewicht over op het niet-geopereerde been. Buig het lichaam naar voor en zwaai gelijktijdig het geopereerde been naar achter. Met uw vrije hand kunt u nu zonder probleem het voorwerp oprapen
Tuinieren
Tuinieren is te mijden zolang u met krukken stapt. Het gras afrijden kan bijvoorbeeld pas na zes weken uitgevoerd worden. Of u na de operatie nog op beide knieën kan zitten om te werken zal afhangen van verschillende factoren (o.m. pijngevoeligheid, plooibaarheid). Daarom is het niet voor iedereen mogelijk om dit nog te doen, zelfs lange tijd na de ingreep. Als u op de knie gaat zitten om te werken, doet u dit beter niet op het geopereerde been (zie fig. 20).
Sporten met knieprothese
Wandelen met knieprothese
Wandelen mag tijdens de revalidatie. Voer de afstand gelijktijdig op naargelang uw conditie. Let buitenshuis steeds op voor oneffenheden op de stoep en voor stoepranden. Vermijd in het begin hobbelige, glibberige of zachte bodems.
Fietsen met knieprothese
Het fietsen op een hometrainer mag u starten na drie tot vier weken, dit afhankelijk van de mobiliteit van uw knie. Na ongeveer zes tot acht weken kunt u dan terug buiten gaan fietsen. Heren starten best met een damesfiets omwille van de lage instap. Doe dit altijd in overleg met uw orthopedisch chirurg, huisarts of kinesitherapeut.
Zwemmen met knieprothese
U kunt gaan zwemmen vanaf de zesde week na de operatie. Dit is een zeer gezonde sport, maar vermijd overdreven draaibewegingen bij het uitvoeren van schoolslag.
Autorijden met knieprothese
Als u voldoende controle heeft over uw geopereerde been kunt u na zes weken weer autorijden. Raadpleeg wel vooraf de voorwaarden van uw autoverzekering. Als de wagen te laag is, kan dit problemen geven bij het uitstappen. In dat geval kunt u een kussen leggen in de zetel om het uitstappen makkelijker maken. Om het draaien te verbeteren zijn er in de handel draaischijven te verkrijgen. Ook kunt u gebruik maken van twee harde plastic zakken. Door deze op elkaar te leggen, gaat u eenvoudiger draaien in de autozetel.
Bij het instappen zet u de zetel zo ver mogelijk achteruit.
Deze content werd geschreven door : Dr. Paul Gunst, Dr. Thomas Luyckx, Dr. Lieven Missinne, Dr. Jan Noyez, Dr. Peter Stuer, Dr. Alexander Ryckaert, Dr. Luc Van den Daelen, Dr. Philip Winnock de Grave